Les corticoïdes (communément appelés cortisone) sont des médicaments anti-inflammatoires stéroïdiens extrêmement puissants, prescrits pour un vaste panel de maladies, allant de l’asthme sévère aux pathologies rhumatismales. Face à une médication aussi systémique, les patients souffrant déjà de troubles métaboliques s’interrogent légitimement. Le lien entre cortisone et thyroïde est particulièrement intime et paradoxal. Dans certains cas, ce médicament peut fausser de manière alarmante les analyses sanguines d’un patient stabilisé ; dans d’autres, il constitue le seul traitement d’urgence capable de sauver une glande thyroïde victime d’une violente attaque inflammatoire.
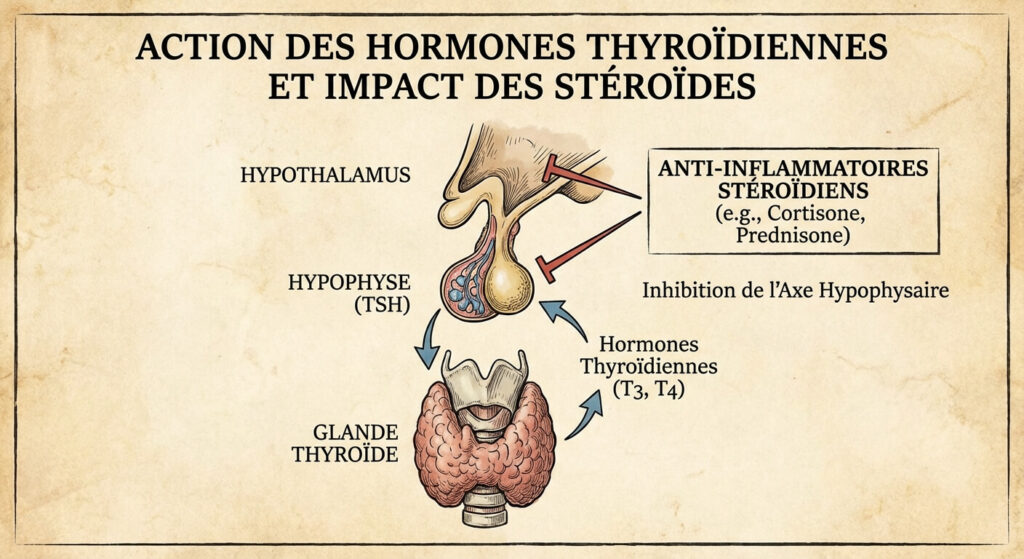
L’équilibre thyroïdien repose sur un axe de communication très fin entre le cerveau (l’hypophyse qui sécrète la TSH) et la glande située dans le cou. Les molécules dérivées du cortisol viennent interférer directement avec cette boucle de rétrocontrôle. Il est donc indispensable pour tout patient sous lévothyroxine, ou souffrant d’une maladie auto-immune (Hashimoto, Basedow), de comprendre comment les corticoïdes modulent la production hormonale. Ce décryptage médical fait la lumière sur les perturbations biologiques induites par ces traitements et détaille les pathologies thyroïdiennes spécifiques pour lesquelles la cortisone n’est pas un ennemi, mais un véritable remède salvateur.
Ce qu’il faut retenir
- 📉 Chute transitoire de la TSH : La prise de cortisone à haute dose freine la sécrétion de TSH par le cerveau, ce qui peut fausser un bilan sanguin en mimant une hyperthyroïdie factice.
- 🔥 Traitement de la thyroïdite de De Quervain : C’est le traitement de référence pour stopper la douleur cervicale extrême et l’inflammation lors de cette affection thyroïdienne d’origine virale.
- 👁️ L’alliée de la Maladie de Basedow : Les corticoïdes (souvent en perfusion) sont utilisés pour réduire l’inflammation des orbites (exophtalmie) menaçant la vision.
- ⚖️ Vigilance avec le Levothyrox : La cortisone n’empêche pas l’action du Levothyrox, mais la prise simultanée de ces traitements au long cours nécessite un suivi endocrinologique renforcé.
L’impact des corticoïdes sur le bilan sanguin (TSH, T3, T4)
La prescription de cortisone à fortes doses (généralement supérieure à 20 ou 30 mg par jour de Prednisone ou équivalent) pour traiter une sciatique, une allergie ou une crise d’asthme, a un effet collatéral direct sur l’axe hypothalamo-hypophysaire.
Les glucocorticoïdes ont la capacité d’inhiber la sécrétion de la thyréostimuline (TSH) par l’hypophyse. Lors d’une prise de sang effectuée sous corticothérapie, le taux de TSH peut chuter de manière spectaculaire, tombant parfois sous la limite basse. Un médecin non averti pourrait interpréter cette baisse comme un signe d’hyperthyroïdie ou un surdosage de Levothyrox. Pourtant, il n’en est rien : la glande ne s’emballe pas, c’est simplement le « chef d’orchestre » (l’hypophyse) qui est endormi par la cortisone. De plus, les stéroïdes diminuent la conversion périphérique de la prohormone T4 en hormone active T3. Dès l’arrêt progressif du traitement anti-inflammatoire, la TSH remonte et retrouve naturellement son niveau de base. Il est donc déconseillé de modifier un dosage de traitement thyroïdien sur la base d’une analyse réalisée pendant une cure courte de corticoïdes.
Quand la cortisone soigne la thyroïde : La thyroïdite subaiguë
Si la cortisone perturbe la biologie, elle est parfois la solution médicale incontournable face à des agressions sévères de la glande. Le cas d’école est la thyroïdite subaiguë de De Quervain.
Cette affection, souvent déclenchée par une infection virale (comme une grosse grippe ou le Covid-19), provoque une destruction inflammatoire aiguë des cellules folliculaires de la thyroïde. Les symptômes sont brutaux : une douleur irradiante fulgurante à la base du cou, empêchant d’avaler, qui remonte souvent vers les oreilles et la mâchoire, accompagnée de fièvre et d’une hyperthyroïdie de largage.
- Lorsque les anti-inflammatoires non stéroïdiens (Ibuprofène, Aspirine) ne suffisent plus à calmer cette agression, l’endocrinologue dégaine l’arme lourde : la corticothérapie orale (Prednisolone).
- L’effet de la cortisone sur la thyroïdite de De Quervain est spectaculaire. En 24 à 48 heures, l’inflammation s’effondre, la douleur cervicale disparaît et la destruction de la glande est stoppée net. Le traitement est ensuite diminué par paliers très lents sur plusieurs semaines pour éviter toute rechute (effet rebond).
Maladie de Basedow et complications oculaires
La maladie de Basedow est une cause majeure d’hyperthyroïdie auto-immune. Si les médicaments antithyroïdiens de synthèse (Neomercazole, Thyrozol) visent à bloquer la production d’hormones, ils n’ont aucune action sur l’une des complications les plus graves de cette maladie : l’orbitopathie dysthyroïdienne (l’exophtalmie).
Les anticorps attaquent les muscles et les graisses situés derrière les yeux, provoquant leur gonflement et poussant les globes oculaires vers l’extérieur. L’inflammation peut devenir si violente qu’elle menace le nerf optique et la vue. Dans ce scénario de crise ophtalmologique grave (orbitopathie active et sévère), les corticoïdes à très hautes doses, souvent administrés sous forme de perfusions intraveineuses (bolus de Solu-Médrol) en milieu hospitalier, sont le traitement de première ligne. Ils « éteignent » l’incendie immunitaire derrière l’œil de manière radicale.
Tableau : Interactions cliniques entre Cortisone et Thyroïde
| Contexte clinique du patient | Rôle ou effet de la Cortisone | Conséquence biologique ou clinique |
|---|---|---|
| Bilan thyroïdien de routine | Inhibition hypophysaire transitoire. | Baisse artificielle de la TSH (Effet biologique). |
| Thyroïdite de De Quervain | Anti-inflammatoire majeur. | Arrêt foudroyant de la douleur et destruction des cellules. |
| Exophtalmie de Basedow | Immunosuppresseur d’urgence (Bolus IV). | Décompression du nerf optique, sauvetage de la vision. |
| Crise thyréotoxique aigüe | Traitement adjuvant en réanimation. | Inhibe la conversion de T4 en T3 très toxique. |
L’avertissement de l’Endocrinologue
« Les patients sous Levothyrox paniquent souvent quand un autre spécialiste leur prescrit de la cortisone pour une sciatique ou une allergie. Je les rassure toujours : la cortisone ne va pas détruire leur thyroïde, ni inactiver leur traitement de substitution. Le seul véritable risque, c’est l’erreur d’interprétation. Je refuse de modifier un dosage de Levothyrox si la prise de sang a été faite en plein milieu d’une cure de corticoïdes de plus de 20 mg. Il faut attendre un mois après l’arrêt de la cortisone pour que la TSH reflète à nouveau l’état thyroïdien réel du patient. »
Gérer simultanément une inflammation périphérique et une pathologie thyroïdienne exige une communication fluide entre les différents spécialistes médicaux (généraliste, rhumatologue et endocrinologue). Les corticoïdes, avec leur double casquette de perturbateurs du bilan hormonal et de boucliers immunitaires vitaux pour les inflammations aiguës du cou et des orbites, s’intègrent dans un protocole thérapeutique minutieux. Anticiper le moment idéal pour contrôler sa TSH permet d’éviter les ajustements de lévothyroxine hasardeux et de sécuriser la stabilité métabolique du patient.
Foire Aux Questions (FAQ)
💊 Est-ce que la cortisone aggrave la thyroïdite d’Hashimoto ?
Non, la cortisone n’aggrave pas la destruction de la thyroïde dans le cas spécifique de la maladie d’Hashimoto. En réalité, en tant qu’immunosuppresseur, elle aurait plutôt tendance à freiner la réaction auto-immune. Cependant, on ne prescrit jamais de cortisone au long cours pour traiter Hashimoto, car les effets secondaires d’une corticothérapie prolongée (diabète, ostéoporose, prise de poids) sont infiniment plus dangereux que la maladie thyroïdienne elle-même, qui se gère très bien avec un simple apport d’hormones de synthèse (Levothyrox).
⚖️ La cortisone fait-elle grossir à cause d’un dérèglement de la thyroïde ?
La prise de poids et les gonflements (visage « en pleine lune », rétention d’eau) observés lors d’un traitement lourd à base de cortisone ne sont pas liés à un dérèglement de votre glande thyroïde ou à une hypothyroïdie induite. Ils sont directement liés à l’effet métabolique de la molécule (modification de la répartition des graisses et rétention de sel). C’est pourquoi un régime hyposodé (strictement sans sel) et pauvre en sucres rapides est obligatoirement prescrit en parallèle des corticoïdes pour limiter cette prise de volume.
⏰ Puis-je prendre mon Levothyrox et ma cortisone le matin en même temps ?
D’un point de vue strict de l’absorption gastrique, la cortisone ne bloque pas l’assimilation de la lévothyroxine comme pourraient le faire le fer ou le calcium. Cependant, la règle d’or du Levothyrox reste de le prendre strictement à jeun, avec un verre d’eau, et d’attendre 20 à 30 minutes avant de déjeuner. La cortisone, au contraire, est agressive pour l’estomac et doit toujours être prise au milieu ou à la fin d’un repas. Le bon protocole est donc : Levothyrox au réveil, suivi du petit-déjeuner 30 minutes plus tard, au cours duquel vous avalerez votre cachet de cortisone.