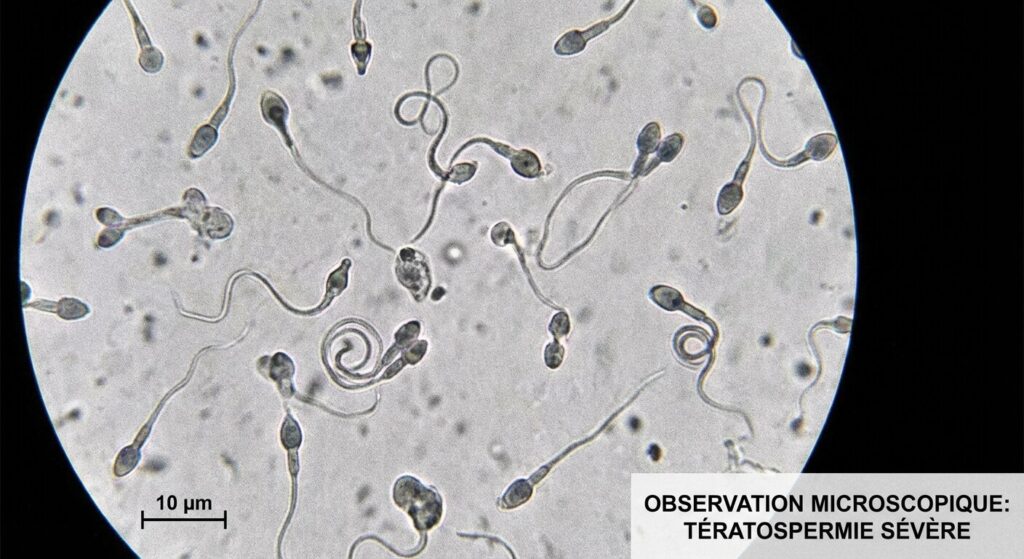
La découverte d’un spermogramme indiquant un fort taux de tératospermie s’abat souvent comme un couperet sur les couples engagés dans un projet de conception. Lire que 90 % ou 95 % de ses gamètes présentent une forme anormale génère instantanément une angoisse d’infertilité définitive. La question qui taraude alors légitimement l’esprit est de savoir si les spermatozoïdes atypiques peuvent féconder un ovule, ou si leur morphologie dégradée les condamne inévitablement à l’échec. La reproduction humaine est un processus d’une sélectivité impitoyable, conçu pour ne laisser passer que les candidats les plus robustes.
L’apparence d’un gamète masculin n’est pas un simple détail esthétique évalué sous le microscope du biologiste. La forme de sa tête, la robustesse de sa pièce intermédiaire et la fluidité de son flagelle déterminent sa capacité à nager à travers le tractus génital féminin, à survivre à l’acidité vaginale, puis à percer l’épaisse carapace protectrice de l’ovocyte (la zone pellucide). Toutefois, une anomalie de forme n’équivaut pas systématiquement à une anomalie génétique. Analyser l’impact réel de ces défauts morphologiques sur la fécondation naturelle permet de démystifier les statistiques souvent alarmantes des examens spermatiques et d’envisager les solutions cliniques de contournement.
Ce qu’il faut retenir
- 🧬 Une distinction fondamentale : Une anomalie de forme (la tératospermie) n’indique pas forcément que l’ADN contenu à l’intérieur de la tête du spermatozoïde est endommagé ou anormal.
- 📉 Le seuil de l’OMS : Selon les critères stricts de l’Organisation Mondiale de la Santé (classification de Kruger), un sperme est considéré comme parfaitement fécondant même avec seulement 4 % de formes typiques.
- 🛑 La barrière physiologique : Dans la nature, un spermatozoïde très atypique (flagelle enroulé, tête double) est généralement incapable de nager efficacement et n’atteint jamais les trompes de Fallope.
- 🔬 Le forçage médical (ICSI) : En cas de tératospermie extrême, la procréation médicalement assistée permet d’isoler un gamète viable et de l’injecter directement dans l’ovule, contournant le problème de mobilité.
La morphologie spermatique : Que révèle le microscope ?
L’évaluation de la forme des spermatozoïdes est un examen clinique d’une extrême sévérité (souvent basé sur la classification de David modifiée ou les critères de Kruger). Un gamète parfait est divisé en trois parties vitales, et la moindre imperfection dans l’une d’elles le classe dans la catégorie « atypique ».
Une tête microcéphale (trop petite) ou macrocéphale (trop grosse) affectera l’acrosome, cette petite poche d’enzymes située au bout de la tête, indispensable pour dissoudre l’enveloppe de l’ovule. Une pièce intermédiaire coudée ou épaissie perturbera les mitochondries, qui sont le moteur énergétique de la cellule. Enfin, un flagelle enroulé, court ou dédoublé empêchera le mouvement rectiligne rapide (la mobilité progressive). De fait, un organisme masculin en bonne santé produit naturellement une écrasante majorité de spermatozoïdes défectueux. La machinerie testiculaire privilégie la quantité astronomique (des dizaines de millions par éjaculat) à la perfection individuelle.
Les chances de fécondation naturelle face à la tératospermie
Pour répondre directement à l’interrogation biologique : oui, techniquement, un spermatozoïde atypique peut parfois féconder un ovule de manière naturelle, à la stricte condition que son atypie ne l’empêche pas de se déplacer et que son acrosome soit fonctionnel.
Cependant, les chances sont drastiquement réduites. Le corps féminin agit comme un parcours du combattant redoutable. La glaire cervicale, située au niveau du col de l’utérus, constitue un filtre mécanique impitoyable. Les spermatozoïdes dont la motilité est entravée par leur mauvaise forme y restent englués et meurent en quelques heures. Seuls les « nageurs » d’élite parviennent à remonter jusqu’à l’ampoule tubaire où se trouve l’ovocyte. Si un gamète atypique (par exemple, avec une tête légèrement allongée) réussit cet exploit, il peut tout à fait s’amarrer à l’ovocyte, libérer son ADN et générer un embryon parfaitement sain, car la forme extérieure ne reflète pas toujours la qualité du bagage génétique interne.
Tableau : Types d’atypies et leur impact sur la fécondation
| Type d’anomalie morphologique | Conséquence biomécanique principale | Impact sur la fécondation naturelle |
|---|---|---|
| Anomalie de la tête (Acrosome absent/réduit) | Incapacité à percer la zone pellucide de l’ovule. | Fécondation naturelle quasi impossible. |
| Anomalie de la pièce intermédiaire (Coudée) | Défaut de production d’énergie (ATP). | Mobilité réduite, fatigue rapide dans la glaire. |
| Anomalie du flagelle (Enroulé, multiple) | Nage circulaire sur place, pas de progression. | Incapacité à remonter l’utérus et les trompes. |
| Tête légèrement effilée ou vacuolée | Aérodynamisme altéré mais fonctionnel. | Fécondation naturelle possible. |
L’expertise du Biologiste en Reproduction
« Les patients sont terrifiés lorsqu’ils voient 96 % de formes atypiques sur leur spermogramme. Je dois systématiquement les rassurer : ce seuil de 4 % de formes normales fixé par l’OMS est suffisant pour procréer. Ce qui nous inquiète beaucoup plus en laboratoire, ce n’est pas la forme extérieure du spermatozoïde, mais la fragmentation de son ADN à l’intérieur. Un spermatozoïde visuellement magnifique peut avoir un ADN complètement brisé à cause du tabac ou du stress oxydatif, le rendant stérile, tandis qu’un gamète avec un léger défaut de flagelle peut porter un patrimoine génétique parfait et donner la vie. »
Optimiser la spermatogenèse et les solutions médicales
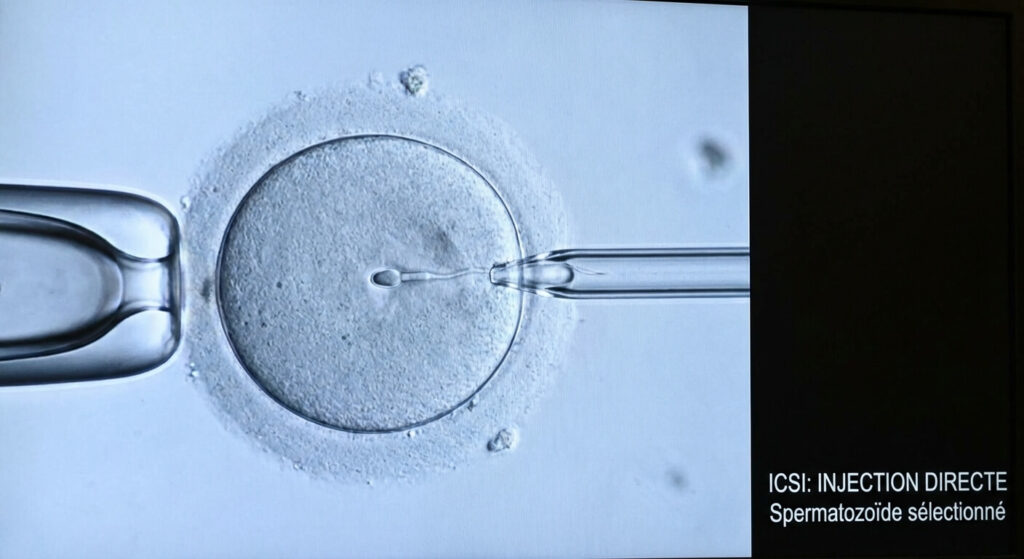
Face à une tératospermie, la fatalité n’est pas de mise. Le cycle de production des spermatozoïdes (la spermatogenèse) dure environ 74 jours. Il est donc tout à fait possible d’améliorer significativement la morphologie de ses futurs gamètes en modifiant radicalement son hygiène de vie. L’éviction totale du tabac et de l’alcool, la lutte contre l’exposition à la chaleur testiculaire (bains chauds, sous-vêtements moulants) et la supplémentation en antioxydants (Zinc, Sélénium, Coenzyme Q10, vitamines E et C) permettent souvent de réduire le stress oxydatif responsable des malformations. Si, malgré ces ajustements, les formes typiques frôlent le zéro absolu (tératospermie polymorphe sévère), la médecine de la reproduction prend le relais. La technique de l’ICSI (Injection Intracytoplasmique de Spermatozoïde) permet au biologiste, à l’aide d’un microscope surpuissant, de capturer l’unique spermatozoïde morphologiquement viable de l’échantillon et de l’introduire mécaniquement au cœur de l’ovocyte, court-circuitant ainsi toutes les barrières naturelles liées à son atypie.
Foire Aux Questions (FAQ)
👶 Un spermatozoïde malformé peut-il provoquer des malformations chez le bébé ?
C’est une crainte extrêmement courante, mais médicalement infondée. Une anomalie de la morphologie du spermatozoïde (deux queues, tête anormale) est un défaut structurel lié à sa fabrication dans le testicule, ce n’est pas une anomalie génétique. Si ce spermatozoïde réussit par miracle à féconder l’ovule (naturellement ou par ICSI), l’embryon qui en résultera n’aura pas plus de risques de présenter des malformations fœtales qu’un embryon issu d’un spermatozoïde de forme parfaite, à condition que son ADN interne soit sain.
🧪 Existe-t-il des examens plus poussés que le spermogramme classique ?
Oui. Si le spermogramme donne une image globale de la forme et de la mobilité, l’andrologue peut prescrire des tests de seconde intention en cas d’infertilité inexpliquée ou de fausses couches à répétition. Le « test de fragmentation de l’ADN spermatique » mesure le pourcentage de cassures dans le matériel génétique des spermatozoïdes. Le « MSOME » (Motile Sperm Organelle Morphology Examination) permet d’observer les spermatozoïdes à un grossissement de plus de 6000x pour détecter de minuscules vacuoles sur la tête, invisibles lors d’un spermogramme standard (grossissement 400x).
♨️ La fièvre peut-elle augmenter le nombre de spermatozoïdes atypiques ?
Absolument. Les testicules sont situés à l’extérieur du corps humain car la fabrication de gamètes viables et bien formés exige une température d’environ 34°C (soit 3 degrés de moins que le corps). Un fort épisode fiévreux (39°C ou 40°C) perturbe violemment la spermatogenèse en cours. Dans les deux à trois mois suivant cette fièvre, le spermogramme révèlera très souvent une chute de la concentration et une explosion du nombre de spermatozoïdes atypiques. Cette tératospermie d’origine thermique est heureusement transitoire et réversible.