Lorsque le traitement de canal initial échoue et qu’une infection (kyste ou granulome) persiste au bout de la racine d’une dent, le dentiste propose souvent une solution de la dernière chance avant l’extraction : la résection apicale. Cette micro-chirurgie consiste à ouvrir la gencive pour aller couper la pointe de la racine infectée et nettoyer la zone osseuse. Pour le patient, c’est un dilemme : faut-il tenter cette opération pour sauver sa dent naturelle, ou vaut-il mieux tout arracher pour poser un implant ? La décision repose essentiellement sur le taux de réussite de l’intervention, qui varie énormément selon la dent concernée et la qualité du protocole opératoire.
Les infos à retenir
- 📊 Le chiffre clé : Le taux de réussite moyen se situe entre 60% et 90%. Il est très élevé sur les dents de devant (incisives) et plus faible sur les molaires complexes.
- 🔍 Le facteur technique : L’utilisation d’un microscope opératoire et d’un bouchon de rétro-obturation (MTA) augmente considérablement les chances de succès.
- ⏳ La durée de vie : Une résection réussie peut permettre de garder la dent 5, 10 voire 15 ans de plus, retardant d’autant la pose d’un implant coûteux.
- 📉 L’échec : Si l’infection revient après une résection, il n’y a généralement plus d’option : l’extraction devient inévitable.
Qu’est-ce qui influence la réussite de l’intervention ?
La résection apicale n’est pas une science exacte. C’est une tentative de sauvetage. Plusieurs facteurs déterminent si la greffe osseuse va prendre et si l’infection va disparaître durablement.
Le premier facteur est la localisation de la dent. Sur une incisive ou une canine (monoradiculée), l’accès est facile pour le chirurgien. Le nettoyage est parfait. Le taux de succès dépasse souvent les 90%.
Sur une molaire (pluriradiculée) du fond, l’accès est complexe, les racines sont proches des sinus ou du nerf mandibulaire. Le risque de laisser une bactérie cachée est plus grand, faisant chuter le taux de succès vers 60-70%.
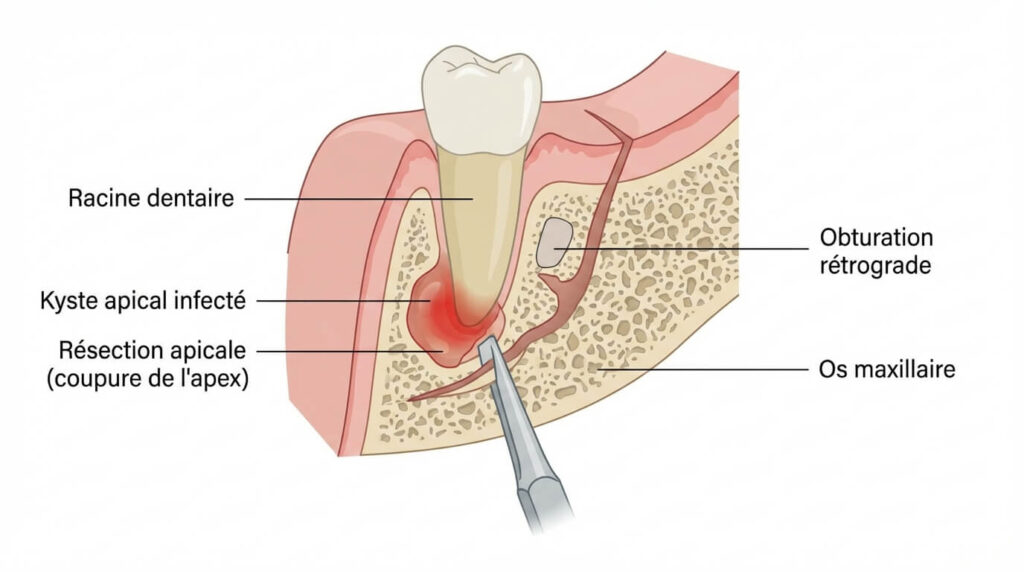
L’importance de la « Rétro-obturation »
Une résection ne consiste pas juste à « couper le bout ». Pour que ça marche, il faut étanchéifier le canal par le bas. C’est la rétro-obturation.
Les techniques modernes utilisent des matériaux biocompatibles comme le MTA (Mineral Trioxide Aggregate) ou le Biodentine. Ces ciments favorisent la repousse de l’os et offrent une étanchéité bactérienne supérieure aux anciens amalgames. Si votre dentiste utilise ces matériaux sous microscope, vos chances de guérison grimpent en flèche.
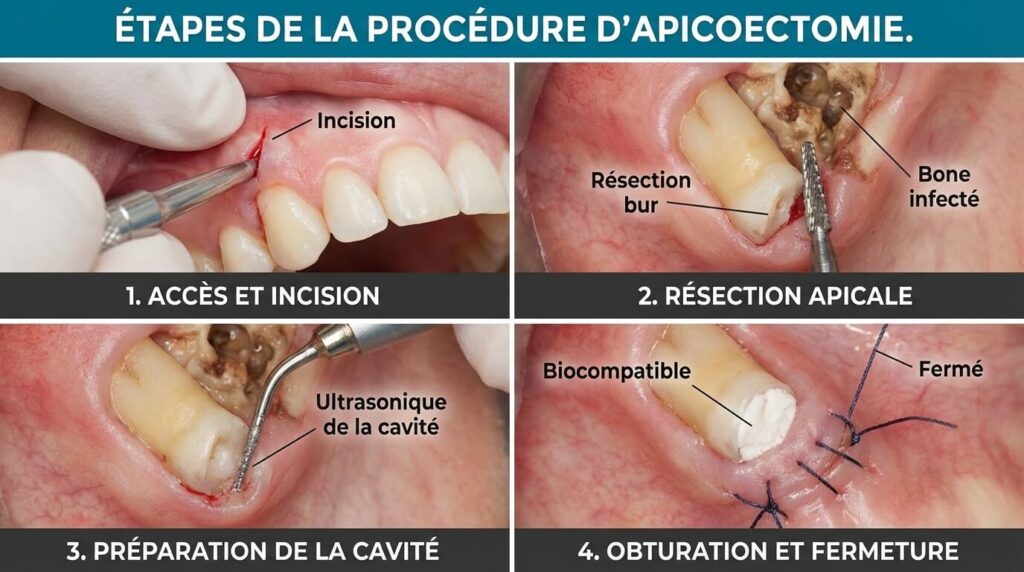
Le match : Résection apicale vs Implant dentaire
C’est souvent la question posée : « Docteur, pourquoi ne pas mettre un implant tout de suite ? ».
- L’Implant : Taux de succès de 95-98%. C’est une solution plus prédictible mais beaucoup plus chère et plus invasive (extraction, perte du ligament parodontal).
- La Résection : Taux de succès de 75-85% (moyenne globale). C’est moins cher, on garde sa propre dent, et on conserve l’os et la gencive naturelle.
La philosophie conservatrice actuelle pousse à tenter la résection si la dent est solide structurellement. L’implant reste la roue de secours en cas d’échec.
L’avis de l’expert : Endodontiste exclusif
« Beaucoup de résections échouent parce qu’elles sont faites à l’aveugle. Avec l’avènement de la micro-chirurgie endodontique (sous microscope), on voit les micro-fêlures invisibles à l’œil nu. Si je vois une fêlure racine, je n’opère pas, car c’est voué à l’échec (0% de réussite). Le diagnostic pré-opératoire est plus important que le geste lui-même. »
Signes de guérison ou d’échec
Après l’opération, comment savoir si ça a marché ?
La douleur post-opératoire doit disparaître en quelques jours.
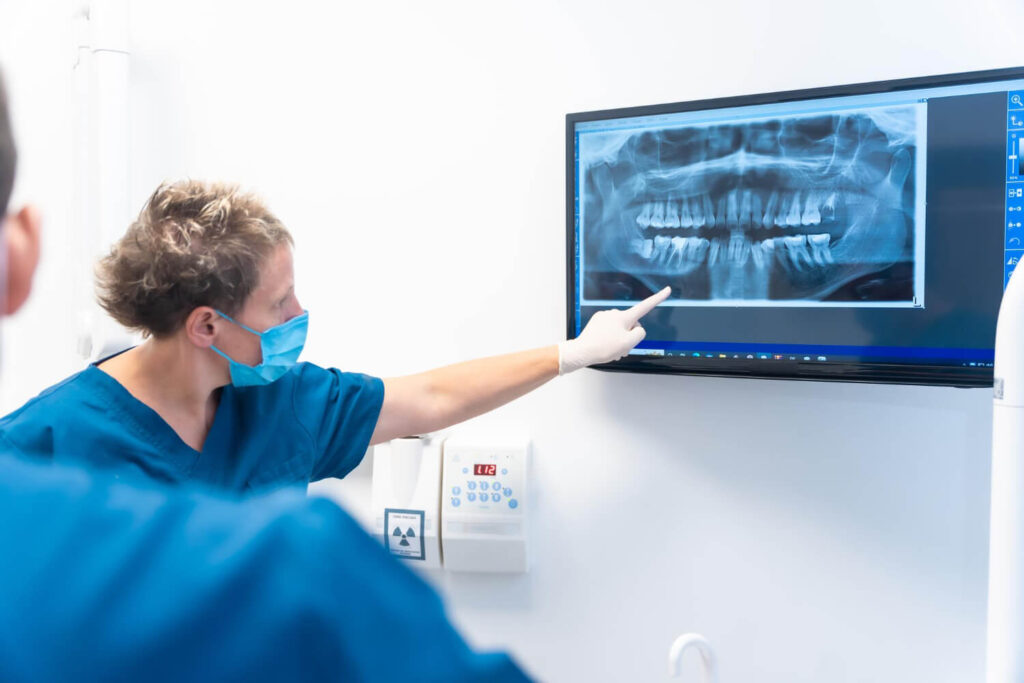
La véritable preuve de réussite est radiologique. Il faut faire une radio de contrôle à 6 mois puis à 1 ans. On doit voir l’os se reformer (la tache noire du kyste doit devenir blanche). Si au bout d’un an, la tache noire est toujours là ou grossit, c’est un échec.
Foire Aux Questions (FAQ)
🤕 Est-ce douloureux ?
L’intervention se fait sous anesthésie locale, donc sans douleur. Après, c’est comme une petite extraction : un œdème (joue gonflée) et une gêne modérée pendant 48h, bien gérés par les antalgiques classiques et la glace.
🔄 Peut-on refaire une résection 2 fois ?
Techniquement oui, mais c’est très rare. Si la première a échoué, cela signifie souvent que la racine est poreuse, fêlée ou que l’anatomie est trop complexe. L’acharnement thérapeutique est déconseillé ; on passe souvent à l’extraction.
👑 Faut-il décoller la couronne pour opérer ?
Non, c’est tout l’avantage ! On passe par la gencive (sur le côté). On ne touche pas à la prothèse (couronne, bridge) qui est déjà en place sur la dent. Cela évite des frais prothétiques supplémentaires.