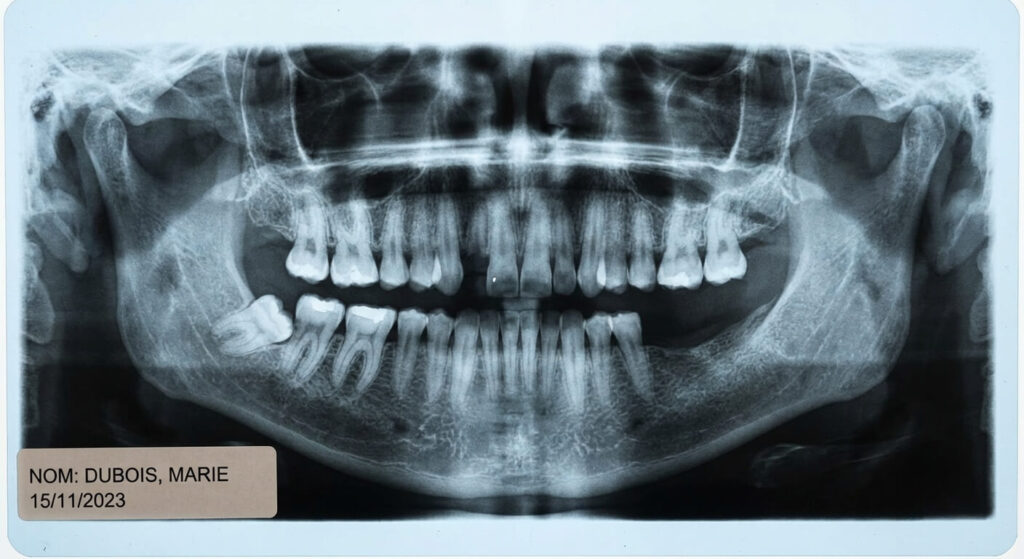
Dans la conscience collective, la poussée des troisièmes molaires est un rite de passage biologique invariablement associé à l’adolescence ou à la jeune vie adulte. C’est la période des joues enflées, des opérations cliniques préventives et de l’alimentation mixée. Pourtant, l’anatomie buccale réserve de surprenantes anomalies. Ressentir une douleur sourde au fond de la mâchoire et constater l’apparition d’une dent de sagesse à 70 ans semble relever d’un phénomène improbable. Comment une dent endormie depuis un demi-siècle peut-elle soudainement décider de percer la muqueuse d’un senior ?
Bien que rare dans les cabinets généralistes, ce phénomène est parfaitement documenté par la littérature en odontologie gériatrique. Il ne s’agit pas de la formation spontanée d’une nouvelle dent, mais du réveil d’une dent dite « incluse » ou « enclavée », restée silencieusement prisonnière de l’os maxillaire depuis l’âge de 20 ans. L’éruption de cette relique dentaire chez la personne âgée pose des défis diagnostiques et chirurgicaux singuliers, l’os et les capacités de cicatrisation n’offrant plus la même résilience qu’à l’aube de la vie adulte. Comprendre les mécanismes mécaniques de cette poussée tardive permet d’envisager les solutions d’extraction adaptées aux spécificités du vieillissement.
Ce qu’il faut retenir
- 🦷 La dent fossilisée : Une dent de sagesse qui n’a pas poussé dans la jeunesse reste souvent dormante et invisible sous la gencive. Elle peut s’activer des décennies plus tard.
- 📉 La résorption osseuse : Avec le vieillissement naturel ou la perte d’autres dents, l’os de la mâchoire fond, abaissant le niveau de la gencive et « découvrant » mécaniquement la couronne enfouie.
- 🦠 Le risque infectieux majeur : À cet âge, la péricoronarite (infection sévère de la gencive entourant la dent qui perce) est foudroyante et nécessite une prise en charge antibiotique rapide.
- 🏥 L’extraction précautionneuse : Retirer une dent chez un senior exige un bilan sanguin strict (coagulation, ostéoporose) et s’effectue souvent sous le contrôle d’un chirurgien maxillo-facial.
Mécanique du réveil : L’atrophie de l’os alvéolaire
L’éruption clinique d’une troisième molaire chez un individu du troisième âge est presque systématiquement le résultat d’une dynamique d’atrophie. À 18 ans, le germe dentaire s’est heurté à un manque de place ou à un axe de sortie horizontal, bloquant la dent dans l’os mandibulaire sans causer de douleur.
Pendant des décennies, cette inclusion est restée totalement asymptomatique. Cependant, l’architecture buccale évolue.
- La fonte de l’os (Édentement) : Si le patient perd les molaires adjacentes (pour cause de parodontite ou de caries lointaines), l’os alvéolaire qui les soutenait n’est plus stimulé et commence à se résorber. Cette fonte abaisse drastiquement la ligne de la gencive.
- La pression des appareils : Le port prolongé d’une prothèse dentaire amovible (dentier) accélère la résorption de la crête osseuse par frottement mécanique. La dent de sagesse, jadis enfouie à un centimètre de profondeur, se retrouve « à fleur de peau » et finit par percer la muqueuse.
Les risques infectieux et la complexité des douleurs
Dès que l’émail de la couronne perce la muqueuse, même d’un millimètre, l’étanchéité stérile de l’os est rompue. Un interstice se crée entre la gencive distendue et la dent (le sac péricoronaire).
Les innombrables bactéries buccales s’y engouffrent pour proliférer. Le système immunitaire sénescent peinant à contenir l’attaque, l’infection locale (la péricoronarite) se développe de manière redoutable. La mâchoire se fige (trismus), la déglutition devient douloureuse et un abcès purulent peut altérer l’état général. Par ailleurs, si la dent pousse de travers, ses racines peuvent comprimer le canal du nerf alvéolaire inférieur. Ces fortes douleurs névralgiques irradiantes sont très souvent confondues par les patients avec des douleurs de l’articulation temporo-mandibulaire (ATM) ou des otites persistantes.
Tableau : Diagnostics différentiels des douleurs gériatriques
| Symptôme ressenti par le senior | Diagnostic dentaire possible | Examen radiologique de référence |
|---|---|---|
| Gencive arrière rouge, enflée, goût de pus. | Péricoronarite sur dent de sagesse émergente. | Examen clinique + Radiographie Panoramique. |
| Blessure et ulcère sous le dentier arrière. | Frottement de la prothèse sur la pointe de la dent. | Radiographie rétro-alvéolaire ciblée. |
| Décharges électriques vers la lèvre inférieure. | Compression du nerf maxillaire par la racine. | Scanner dentaire 3D (Cone Beam). |
L’approche du Stomatologue Gériatrique
« L’avulsion d’une dent de sagesse à 75 ans n’a rien à voir avec l’opération de routine d’un adolescent. L’os de la mandibule est beaucoup plus dense, ankylosé et cassant. Le ligament alvéolaire a souvent disparu, soudant la dent à l’os. De plus, nous devons jongler avec le dossier médical : le patient est-il sous anticoagulants pour le cœur ? Prend-il des bisphosphonates contre l’ostéoporose ? La décision d’opérer repose sur une balance bénéfice/risque drastique, toujours établie en concertation avec le cardiologue ou le rhumatologue traitant. »
Restaurer l’harmonie prothétique et tissulaire du senior
L’extraction chirurgicale s’impose lorsque l’infection récidive ou que la couronne déséquilibre l’occlusion. Ce geste, réalisé avec d’infinies précautions pour ne pas fracturer la mâchoire, n’est cependant qu’une étape. L’enjeu majeur chez la personne âgée réside dans la réadaptation de son environnement masticatoire. L’apparition puis le retrait de cette dent modifient le relief de la gencive. Si le patient est porteur d’une prothèse amovible (dentier), celle-ci devra impérativement être rebasée (rechargée en résine) ou retaillée par le prothésiste pour épouser la nouvelle anatomie de la crête osseuse. Assurer le confort de cette prothèse est vital pour maintenir une mastication efficace, garantissant ainsi une digestion correcte et prévenant les risques de dénutrition chez les personnes du troisième âge.
Foire Aux Questions (FAQ)
💊 Est-il possible de calmer la crise sans arracher la dent ?
Si la dent est extrêmement mal placée (proche d’un nerf vital) ou que l’état de santé général du patient contre-indique une chirurgie sous anesthésie, une approche purement conservatrice est privilégiée. Le chirurgien-dentiste procèdera à un nettoyage désinfectant sous la gencive (irrigation des poches) et prescrira des antibiotiques à large spectre. Cependant, tant que la brèche gingivale reste ouverte sur la dent, le risque de récidive de l’abcès demeure une menace constante.
🦴 Les médicaments pour l’ostéoporose posent-ils vraiment problème ?
Oui, c’est l’un des freins majeurs à la chirurgie dentaire gériatrique. Les médicaments de la famille des bisphosphonates altèrent le processus naturel de renouvellement de l’os. Si on extrait une dent sous ce traitement, la mâchoire risque de ne jamais cicatriser, entraînant une complication redoutable : l’ostéonécrose des maxillaires (l’os meurt et se met à nu). Le praticien exigera un protocole préventif lourd, parfois la suspension temporaire du traitement osseux, et une suture parfaitement étanche de la gencive.
🩸 Faut-il arrêter ses médicaments pour le cœur (anticoagulants) avant l’extraction ?
Les protocoles ont beaucoup évolué. Autrefois, on demandait toujours l’arrêt des anticoagulants (Kardegic, Previscan, Eliquis) pour éviter les hémorragies, ce qui exposait le patient à des risques d’infarctus ou d’AVC. Aujourd’hui, les recommandations de la Société Française de Chirurgie Orale privilégient le maintien du traitement cardiologique. Le dentiste gère le saignement localement grâce à des éponges hémostatiques placées dans le trou de la dent et des sutures compressives très serrées.