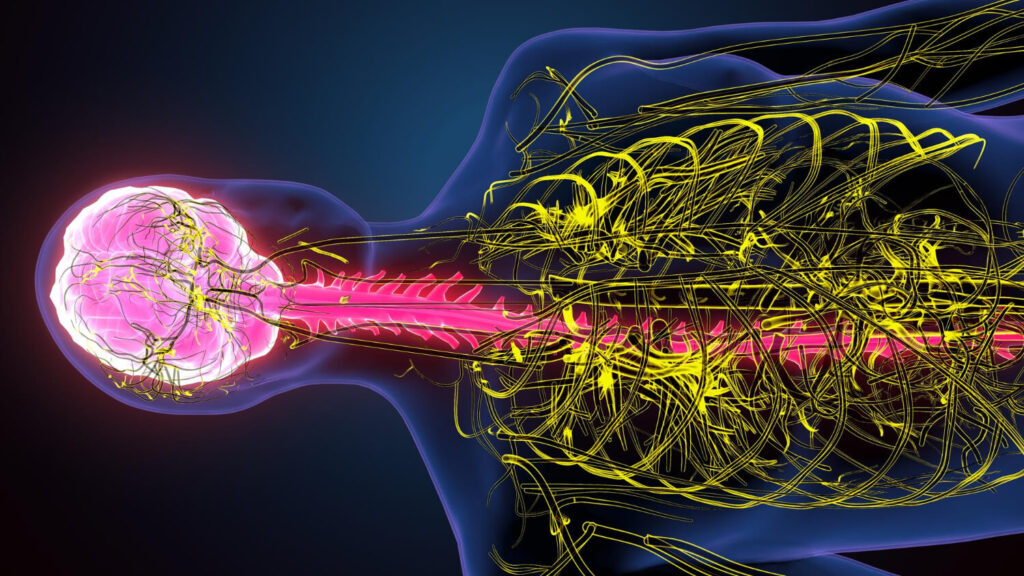
Avoir « la peur au ventre », « l’estomac noué » par l’angoisse, ou au contraire sentir des « papillons » dans le ventre quand on est amoureux… Ces expressions populaires illustrent une sagesse ancestrale que la science redécouvre aujourd’hui avec fascination : notre intestin et notre cerveau sont intimement liés et communiquent en permanence.
Au cœur de cette connexion se trouve notre microbiote intestinal, cet écosystème de mille milliards de micro-organismes qui peuple notre tube digestif. Loin d’être de simples passagers, ces bactéries jouent un rôle majeur dans notre digestion, notre immunité, et même notre humeur. Et elles sont particulièrement sensibles à notre état psychologique, notamment au stress.
Les infos à retenir
- 🧠 L’axe intestin-cerveau : Il existe une autoroute de communication bidirectionnelle entre l’intestin et le cerveau, principalement via le nerf vague. Ce que l’on ressent (stress) affecte l’intestin, et l’état de l’intestin affecte ce que l’on ressent.
- 📉 Le stress appauvrit le microbiote : Le stress chronique diminue la diversité et la richesse de notre flore intestinale. Il favorise les « mauvaises » bactéries au détriment des « bonnes ».
- 🧱 Une barrière intestinale fragilisée : Le stress peut augmenter la perméabilité de la paroi intestinale (« leaky gut »), laissant passer des substances indésirables dans le sang et créant une inflammation de bas grade.
- 🧘♀️ Prendre soin de son ventre pour apaiser son esprit : Agir sur son microbiote par l’alimentation (probiotiques, prébiotiques) et sur son esprit par la gestion du stress sont deux stratégies complémentaires pour améliorer sa santé globale.
La communication secrète entre le stress et l’intestin
1. Comment le stress agit-il concrètement sur l’intestin ? ⚡
Lorsque nous sommes stressés, notre cerveau libère des hormones comme le cortisol et l’adrénaline. Ces messagers chimiques ne se contentent pas d’accélérer notre rythme cardiaque. Les effets directs :
– Ils modifient la motilité intestinale, pouvant causer des diarrhées ou de la constipation.
– Ils diminuent la production de mucus, la couche protectrice de la paroi intestinale.
– Ils altèrent l’environnement de l’intestin (le pH, le taux d’oxygène), favorisant la croissance de certaines bactéries pathogènes et réduisant celle des bonnes bactéries (comme les Lactobacilles et les Bifidobactéries).
2. Qu’est-ce que la « dysbiose » liée au stress ? 🦠
Un microbiote sain est un microbiote diversifié et équilibré. Le problème : Le stress chronique provoque un état de « dysbiose », c’est-à-dire un déséquilibre de cet écosystème. Cette dysbiose n’a pas que des conséquences digestives (ballonnements, troubles du transit). Les conséquences globales : Un microbiote déséquilibré produit moins de neurotransmetteurs essentiels comme la sérotonine (l’hormone du bien-être, produite à 95% dans l’intestin) et peut envoyer des signaux pro-inflammatoires au cerveau, ce qui peut entretenir ou aggraver les symptômes d’anxiété et de dépression.
3. Comment protéger son microbiote du stress ? 🧘♀️
Puisque la connexion va dans les deux sens, on peut agir des deux côtés de l’axe. Nourrir son microbiote :
– Consommer des probiotiques : aliments fermentés (kéfir, yaourt, choucroute, kombucha…) qui apportent de bonnes bactéries.
– Consommer des prébiotiques : fibres végétales (poireaux, ail, oignon, asperges, banane…) qui nourrissent les bonnes bactéries déjà présentes.
– Manger une grande variété de végétaux pour maximiser la diversité de la flore. Apaiser son système nerveux :
– Pratiquer des activités de gestion du stress comme la méditation, la cohérence cardiaque, le yoga ou simplement la marche dans la nature. Ces activités stimulent le nerf vague et le système nerveux parasympathique (le mode « repos »).
L’avis du gastro-entérologue
« La prise en charge de troubles fonctionnels comme le syndrome de l’intestin irritable a radicalement changé. On ne se contente plus de traiter les symptômes digestifs. On intègre systématiquement la dimension psychologique. Je recommande souvent à mes patients des approches comme l’hypnose ou la méditation de pleine conscience, en parallèle de conseils nutritionnels visant à enrichir leur microbiote. Agir sur le cerveau a un effet direct et mesurable sur le ventre, et vice-versa. »
L’écoute de soi, au cœur de la santé
La reconnaissance de l’axe intestin-cerveau est une révolution dans notre approche de la santé. Elle nous invite à considérer notre corps non plus comme un assemblage de pièces détachées, mais comme un système interconnecté et intelligent.
Prendre soin de sa santé mentale n’est donc plus une démarche purement psychologique, c’est aussi un acte concret pour la santé de son intestin. Inversement, chouchouter son microbiote par une alimentation riche et variée est l’une des stratégies les plus efficaces pour cultiver un esprit plus serein et résilient.
Le lien entre l’intestin et le cerveau est prouvé. C’est la base de l’approche holistique corps-esprit pour une santé globale.
Foire Aux Questions (FAQ)
🤔 Les probiotiques en gélules sont-ils efficaces ?
Ils peuvent l’être lors d’une situation ponctuelle (après un traitement antibiotique, lors d’un pic de stress…). Pour être efficaces, ils doivent contenir plusieurs souches de bactéries bien identifiées et en quantité suffisante (milliards d’UFC). Cependant, sur le long terme, une alimentation variée riche en prébiotiques est plus fondamentale pour nourrir durablement votre propre flore.
🧠 La sérotonine de l’intestin agit-elle sur le cerveau ?
C’est un point complexe. La sérotonine produite dans l’intestin ne passe pas la barrière hémato-encéphalique pour agir directement dans le cerveau. Cependant, elle agit localement sur le système nerveux entérique (celui de l’intestin) qui, lui, envoie des messages au cerveau via le nerf vague. Le microbiote influence donc l’humeur de manière indirecte.
💊 Les antibiotiques affectent-ils cet axe ?
Oui, de manière très importante. En détruisant une grande partie du microbiote (les bonnes comme les mauvaises bactéries), un traitement antibiotique peut provoquer une dysbiose sévère. C’est pourquoi il est souvent recommandé de consommer des probiotiques pendant et après le traitement pour aider à la recolonisation de l’intestin.