Perdre une dent modifie rapidement la mastication, l’esthétique et, parfois aussi, la confiance au quotidien. L’implantologie dentaire vient alors pour remplacer la dent manquante par une racine artificielle ancrée dans l’os, sur laquelle viendra ensuite une restauration prothétique. Comment ce traitement s’organise-t-il concrètement, du premier bilan à la dent définitive ? Le protocole suit une progression rigoureuse : préparer le site, poser l’implant, puis réaliser la prothèse. Selon les données multicentriques publiées dans le Journal of Oral & Maxillofacial Implants, les taux de survie implantaire dépassent 95 % à dix ans, à condition de respecter les indications cliniques et d’assurer un suivi régulier.
Préservation alvéolaire : stabiliser le volume osseux avant l’implant
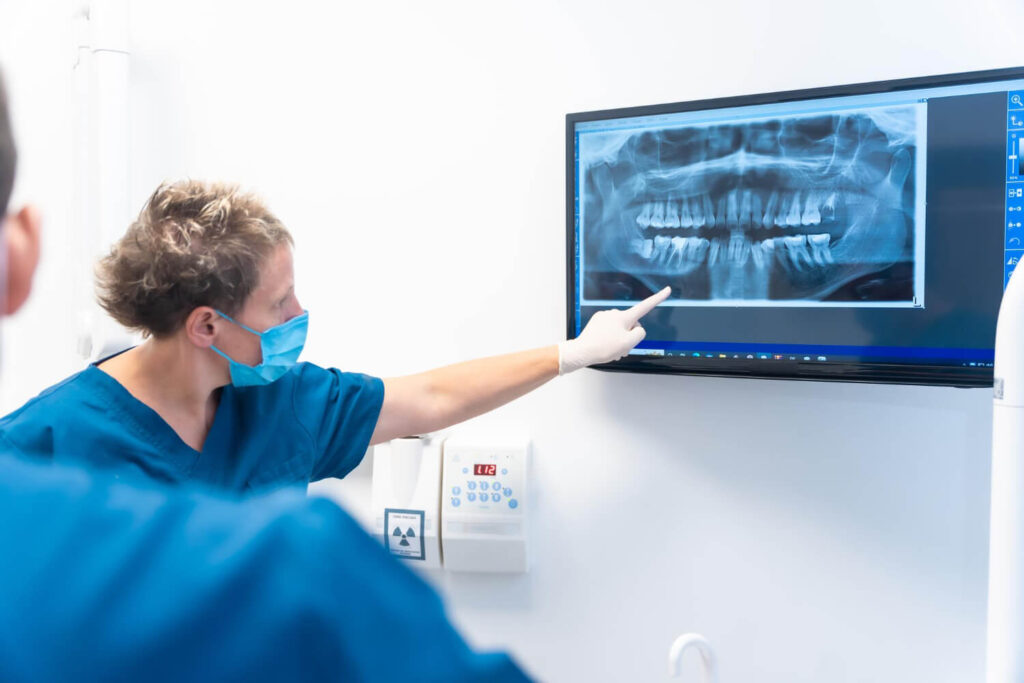
L’attention portée au tissu osseux dès l’extraction n’est pas accessoire. Après la perte d’une dent, l’os alvéolaire se résorbe naturellement et peut compromettre la pose ultérieure d’un implant. La préservation alvéolaire consiste à combler le site d’extraction à l’aide d’un biomatériau et, selon les cas, d’une membrane, afin de limiter cette diminution de volume. L’évaluation repose sur l’examen clinique et l’imagerie : la radiographie panoramique offre une première orientation, tandis qu’un « cone beam (CBCT, scanner tridimensionnel à faible dose) » s’impose lorsque l’anatomie du site nécessite une analyse volumétrique précise. Un Chirurgien dentiste à Bordeaux spécialisé en implantologie pourra anticiper, si nécessaire, une augmentation osseuse (greffe, comblement ou sinus lift) avant ou pendant le projet implantaire.
Pose d’implants dentaires : ce que recouvre réellement la chirurgie
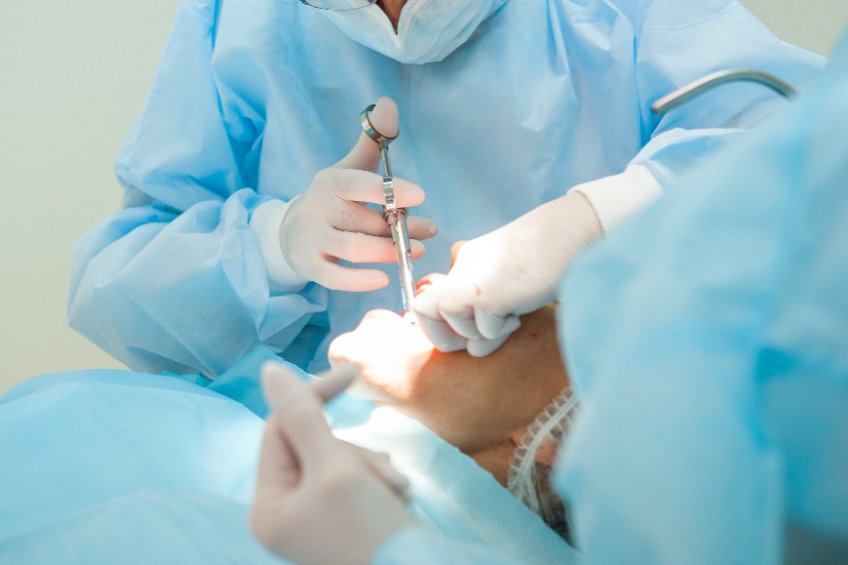
L’acte en lui-même ne consiste pas à insérer mécaniquement une vis dans l’os. Le positionnement est guidé par le résultat prothétique attendu, de façon à obtenir une dent capable d’absorber les contraintes occlusales et facile à nettoyer. L’intervention se déroule le plus souvent sous anesthésie locale, en ambulatoire, avec des suites postopératoires variables (œdème, gêne légère à modérée) selon la complexité du geste. L’implant est inséré dans l’os alvéolaire, puis la gencive est suturée ou modelée selon la technique retenue.
La planification numérique et la chirurgie guidée apportent ici une précision documentée : selon une revue systématique de 2023, la déviation entre le plan virtuel et l’implant placé est en moyenne de 0,89 mm, contre 1,5 à 2 mm en technique conventionnelle libre, un écart décisif dans les secteurs anatomiquement sensibles. Une phase de temporisation précède généralement la dent définitive, avec un délai habituel de 3 à 6 mois selon la localisation (mandibule ou maxillaire) et la qualité osseuse. L’Implantologie dentaire moderne s’inscrit ainsi dans un protocole structuré, de l’étude pré-implantaire à la validation de l’ostéointégration.
Prothèse supra-implantaire : la dent définitive et ses options
Une fois l’ostéointégration jugée suffisante, la phase prothétique s’ouvre : un pilier (également appelé abutment) relie l’implant à la restauration. Selon le nombre de dents à remplacer, la solution prend la forme d’une couronne unitaire, d’un bridge, ou d’une prothèse complète. Dans le cas d’une prothèse amovible stabilisée par implants, la rétention repose sur des attachements (boutons-pressions ou barre de connexion). Le succès à long terme dépend autant de l’ajustage prothétique et de la qualité de l’hygiène que du geste chirurgical initial, d’où l’intérêt d’un programme de maintenance rigoureux.
Sur le plan financier, la pose de l’implant et la mise en place du pilier demeurent hors nomenclature de l’Assurance maladie. La couronne sur implant bénéficie, elle, d’une prise en charge partielle à hauteur de 72 € (60 % d’une base de 120 €). Il convient de noter que la Haute Autorité de Santé a rendu, en novembre 2024, un avis favorable au remboursement des prothèses implanto-portées dans les cas d’édentement unitaire ou complet. Cette dernière évolution règlementaire pourrait prochainement modifier ces conditions de prise en charge. Le suivi doit être adapté au profil de risque du patient (hygiène, tabac, antécédents parodontaux, complexité prothétique), avec des contrôles espacés de quelques mois à un an selon les situations.